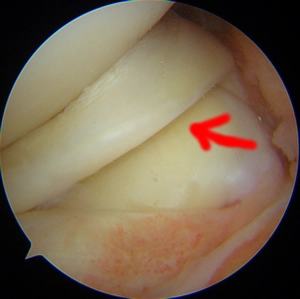
Ligament croisé antérieur
Opération du Ligament Croisé Antérieur (ligamentoplastie du LCA)
Mise à jour le 25 janvier 2026 – Rédigé par le Dr J. E. Perraudin, chirurgien orthopédiste.
Cette ligamentoplastie est réalisée en ambulatoire et sans urgence.
C’est une intervention réglée, fiable, de routine, qui permet de stabiliser le genou et de reprendre foot, hand, ski et autres activités sportives à “pivot” ou “pivot-contact”.
Cette plastie du LCA peut être associée à un renfort externe, appelé aussi "ténodèse externe", ou "opération de Lemaire" ou une plastie du ligament antéro-latéral (LAL).
L'autre option est la réparation simple sans greffe qui peut se discuter sur des genoux soigneusement sélectionnés (15% des cas). Elle nécessite une intervention rapide dans les trois semaines qui suivent l'accident.
Nous avons vu dans quels cas il était logique de se faire opérer d'une rupture du LCA.
Les différents temps de l’intervention (résumé)
L'opération nécessite l'utilisation d'une greffe tendineuse, prélevée sur le ou la patiente.
- Testing du genou
- Prélèvement de la greffe
- Traitement des éventuelles lésions méniscales associées
- Repérage des zones d'insertion tibiale et fémorale du ligament
- Création des tunnels osseux tibial et fémoral
- Passage de la greffe dans les tunnels
- Fixation de la greffe d'abord au fémur
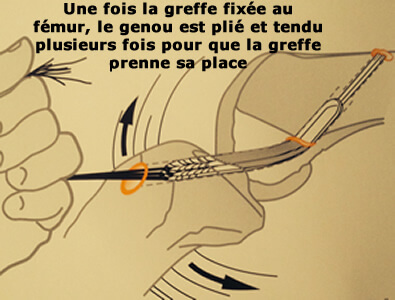
- Mise de la greffe sous tension par traction
- Fixation tibiale (souvent en deux temps)
Testing du genou sous anesthésie
L'intervention commence par un testing du genou sous anesthésie : il s'agit de manipuler doucement le genou pour évaluer le mouvement anormal, la laxité. Cela permet de :
- Confirmer la rupture du ligament par le test de Lachman
- Apprécier l'importance du mouvement anormal (la laxité)
- Rechercher un ressaut rotatoire qui, s'il est important, fera discuter un geste complémentaire, une ténodèse externe de type Lemaire, dans le même temps opératoire.
Prélèvement de la greffe
Plusieurs greffes sont disponibles pour remplacer le ligament croisé antérieur. Dans les études récentes, les résultats fonctionnels sont le plus souvent proches entre les principales auto-greffes, [3] [4] [5].
Le principe de la ligamentoplastie reste le même. Nous parlons ici de la ligamentoplastie avec les tendons de la patte d'oie, appelés ischio-jambiers (ou DIDT). Il s'agit d'une auto-greffe, prélevée par une petite incision sous le genou, en interne.
DIDT : la greffe habituelle Les autres greffes
Une fois le prélèvement de la greffe réalisé, le garrot est gonflé et l'arthroscope est mis en place.
Le temps arthroscopique
Après gonflage du garrot, deux petites incisions sont réalisées pour la caméra et les instruments. Les images sont transmises à un écran vidéo. L'arthroscopie permet d'abord d'explorer le genou et de rechercher :
Des lésions méniscales
Ces lésions méniscales peuvent être suturées chez le sujet jeune; parfois la conservation n'est pas possible et l'ablation de la partie rompue reste la solution.
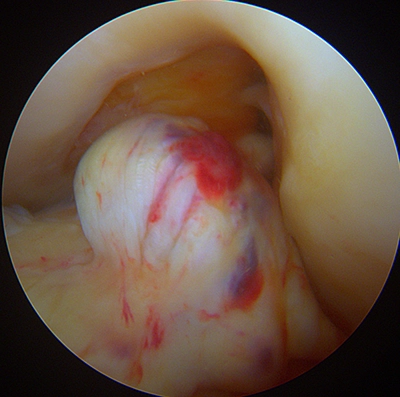
Le moignon restant
Les fibres rompues qui ne gènent pas l'extension du genou, sont conservées pour servir de "nourrice" : la greffe va être passée de, ce qui l'aidera à se revasculariser. (SAMBBA [6] [7])
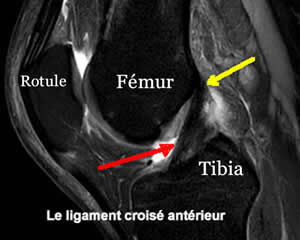
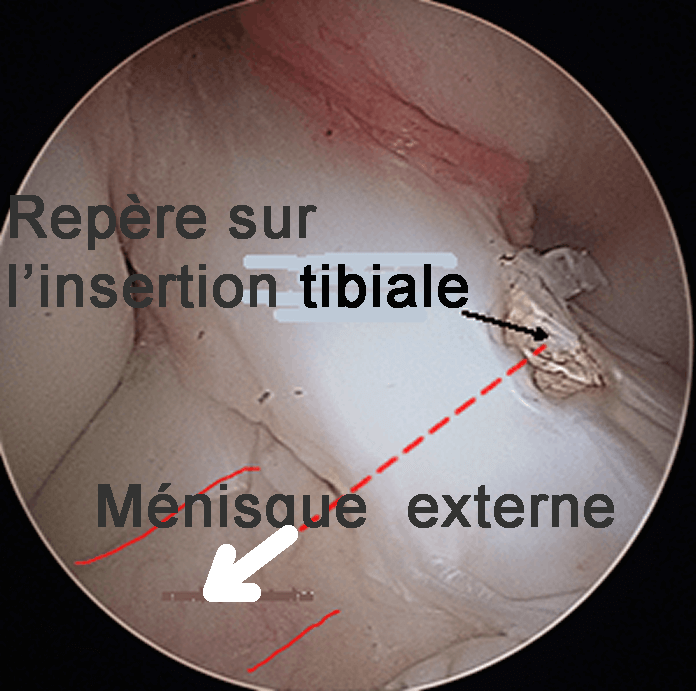
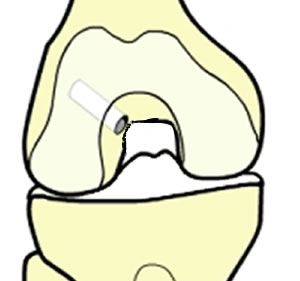
Repérage des zones d'insertion du ligament
Il se fait sous contrôle arthroscopique, ce qui permet d'être très précis, tout en évitant de grandes cicatrices. Ce temps est très important, car va en découler la position finale de la greffe.
Le but est de reconstruire le ligament de façon anatomique : la future greffe doit se retrouver à la place du ligament d'origine, dans les restes du ligament rompu.
Voyons les zones recherchées, sur des reconstructions en 3D.

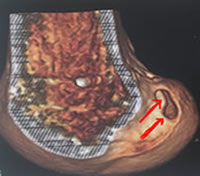
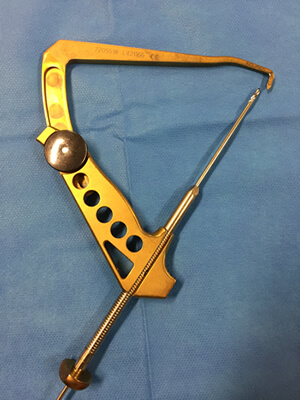
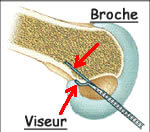
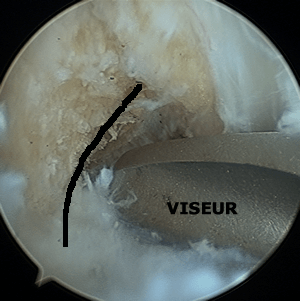
Utilisation du viseur
La pointe du viseur est introduite dans l'articulation et posée sur le repère choisi.
Une broche est introduite dans le canon du viseur. Elle traverse l'os et sa position est vérifiée et éventuellement modifiée.
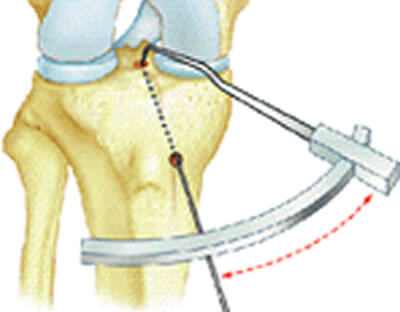
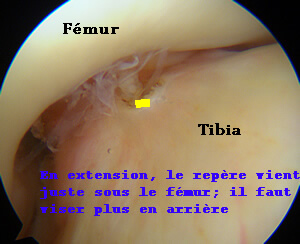
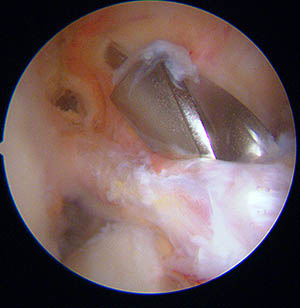
Création du tunnel tibial
Le chirurgien repère par une marque au bistouri électrique la zone d'insertion sur le tibia. Le tunnel tibial apparaîtra au niveau de cette marque. Il faut imaginer que la greffe sortira du tunnel à ce niveau.
Il ne faut pas qu'elle empêche le genou de se tendre; il est donc important de bien choisir la position de la sortie du tunnel tibial dans l'articulation.
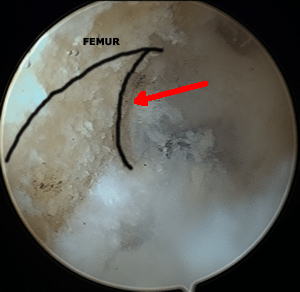
Création du tunnel fémoral sous contrôle arthroscopique
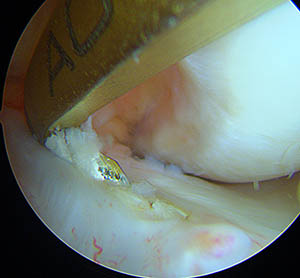
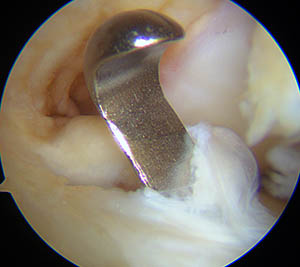
La zone d'insertion est repérée et nettoyée; le viseur se glisse en arrière et s'appuie sur le fémur. Le genou est plié complètement pour permettre de glisser une broche dans l'os : visée de dedans en dehors, de l'intérieur de l'articulation vers l'extérieur.
Une première mèche de 6 mm glisse sur la broche et crée un tunnel qui traverse la corticale, puis une deuxième mèche de la taille de la greffe (9 ou 10 mm) qui ne franchit pas la corticale.

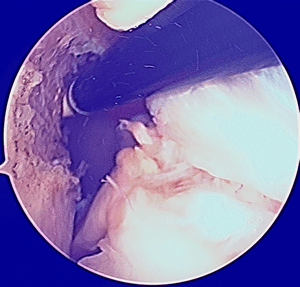
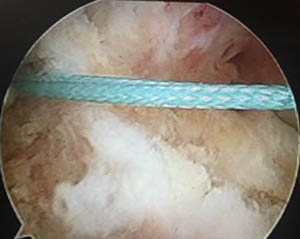
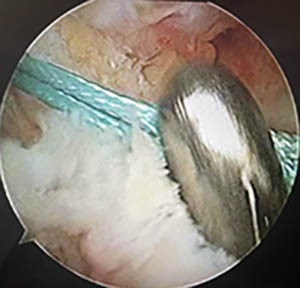
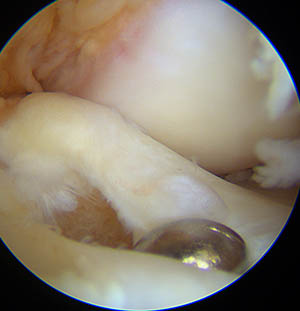
La greffe est ensuite passée dans les tunnels


Fixation de la greffe
Fixation fémorale en premier
L'endobutton est un moyen astucieux et très solide pour fixer la greffe sur le fémur. Il est passé à travers le tunnel en ne tirant que sur un seul fil.


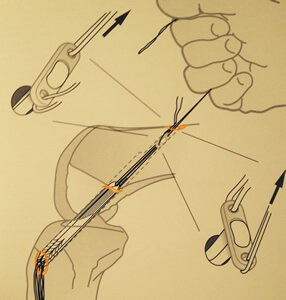
La notion d'isométrie
L'isométrie est liée au positionnement des orifices des tunnels tibial et fémoral.
L'isométrie de la greffe est importante :
- Pour que la greffe reste tendue et stabilise le genou entre 0 et 60°
- Pour que le genou ne perde pas sa mobilité : un mauvais positionnement peut entraîner une perte de l'extension avec impossibilité mécanique d’allonger le genou dès le réveil.
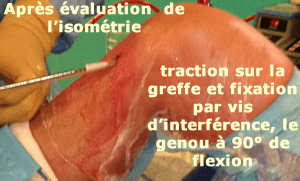
Pour aller plus loin, on peut noter qu'une légère anisométrie est acceptable si la greffe reste bien tendue entre 0 et 60° de flexion (pour stabiliser le genou), tout en se détendant ensuite pour permettre la flexion complète.
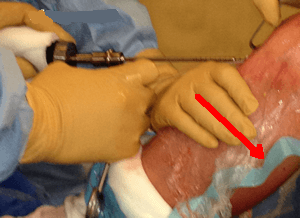
Fixation tibiale
Première fixation tibiale par une vis d'interférence

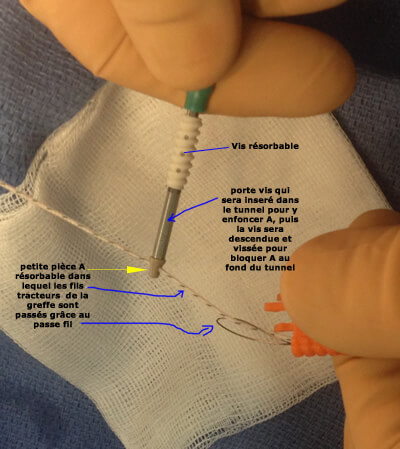
Seconde fixation des fils de traction à la sortie du tunnel
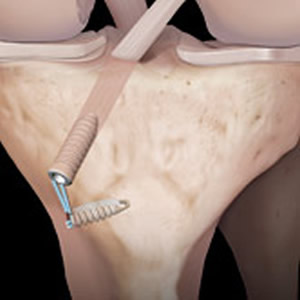
Pose de drain ?
Les cicatrices
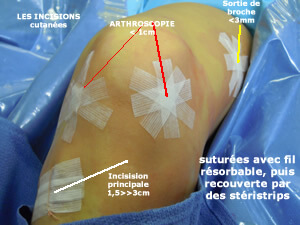
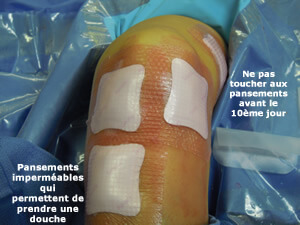
Durée de l'intervention
Elle est de 45–50 minutes en moyenne, dont 30–35 minutes de garrot, selon les gestes réalisés sur les ménisques.
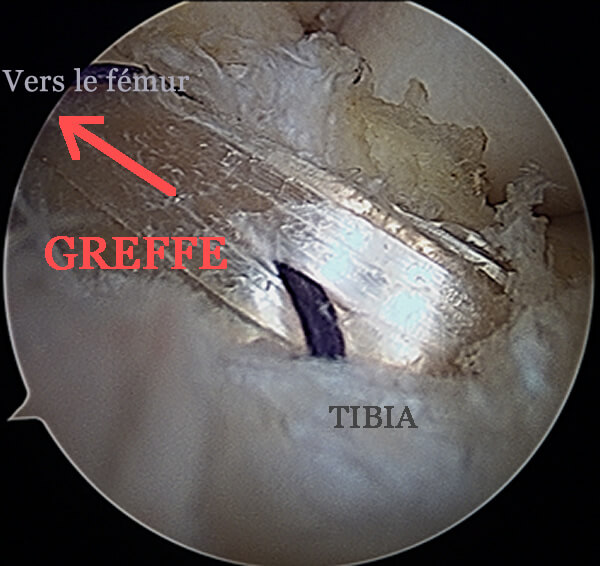
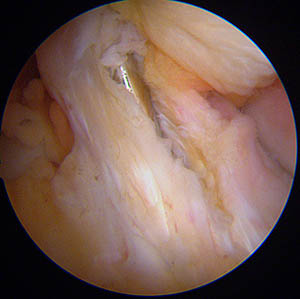
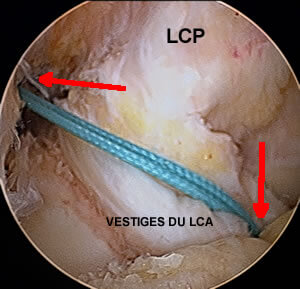
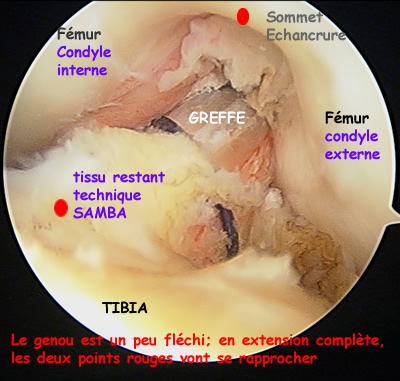
La technique SAMBBA
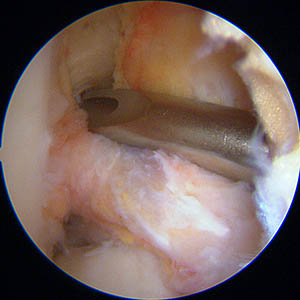
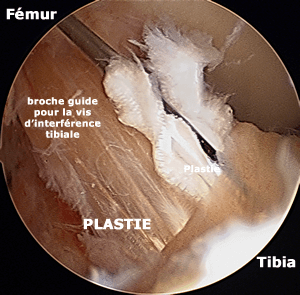
La photo ci-dessous montre une vue sous arthroscopie de la greffe à la fin de l'intervention. Elle sort du tunnel tibial dans les restes de l’ancien ligament croisé antérieur (technique appelée SAMBBA qui consiste à conserver les restes du ligament rompu [8] [9]).
Le but de cette technique (utilisée par la plupart des chirurgiens) est de préserver tous les tissus restants, car ils sont, d'une part, remplis de mécano-récepteurs utiles pour la proprioception, et d'autre part, ces tissus vascularisés, en enveloppant la greffe, vont participer à sa revascularisation ultérieure.
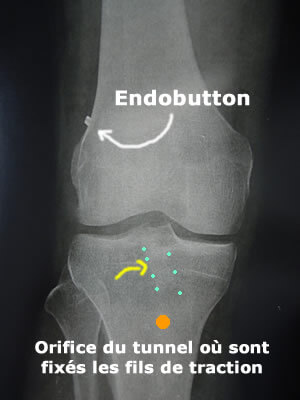
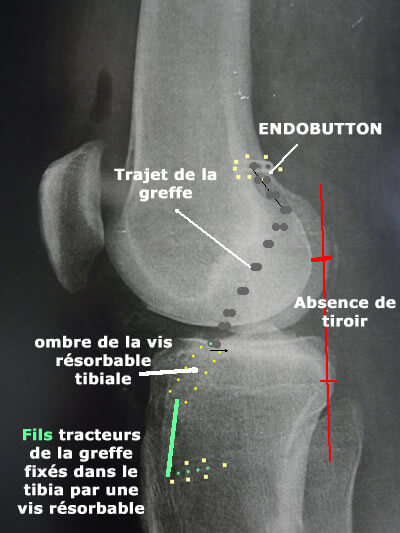
Radio post-opératoire
La radio post-opératoire montre le petit endobutton métallique sur le fémur (non résorbable).
Autres pages
Références
-
Ebert JR, Calvert ND, Radic R, et al. A Prospective Randomized Controlled Trial Investigating Quadriceps Versus Hamstring Tendon Autograft in Anterior Cruciate Ligament Reconstruction. Am J Sports Med. 2024;52(3):660–669. doi:10.1177/03635465231222279. PubMed.
- Essai randomisé : QT vs ischio-jambiers (HT) avec suivi jusqu’à 24 mois.
- Résultats cliniques globaux proches (PROMs, laxité), profils de récupération de force différents selon la greffe.
-
Raj S, Ridha A, Searle HKC, et al. Quadriceps tendon versus hamstring tendon graft for primary anterior cruciate ligament reconstruction: A systematic review and meta-analysis of randomised trials. Knee. 2024;49:226–240. doi:10.1016/j.knee.2024.07.002. PubMed.
-
Migliorini F, Torsiello E, Trivellas A, et al. Bone-patellar tendon-bone versus two- and four-strand hamstring tendon autografts for ACL reconstruction in young adults: a Bayesian network meta-analysis. Sci Rep. 2023;13:6883. (Publié le 27 avril 2023). Texte.
- Comparaison large BPTB vs ischio-jambiers (2 brins / 4 brins) : stabilité, PROMs, douleurs antérieures.
- Message pratique : compromis entre stabilité et symptômes au site de prélèvement (douleur antérieure plus fréquente avec BPTB).
-
Hurley ET, et al. Quadriceps tendon has a lower re-rupture rate than hamstring tendon autograft for anterior cruciate ligament reconstruction – A meta-analysis. J ISAKOS. 2022. doi:10.1016/j.jisako.2021.10.001. PubMed.
-
Tan TK, Subramaniam AG, Ebert JR, Radic R. Quadriceps Tendon Versus Hamstring Tendon Autografts for Anterior Cruciate Ligament Reconstruction: A Systematic Review and Meta-analysis. Am J Sports Med. 2022;50(14):3974–3986. doi:10.1177/03635465211033995. PubMed.
-
Hopper GP, Philippe C, El Helou A, et al. Single AnteroMedial Bundle Biological Augmentation (SAMBBA) Plus Technique for Combined ACL Repair and Reconstruction. Arthrosc Tech. 2023;12(1):e135–e139. doi:10.1016/j.eats.2022.09.003. PubMed.
- Technique “SAMBBA” : préserver des fibres natives pour favoriser l’environnement biologique autour de la greffe.
- Intérêt théorique : vascularisation/synovialisation et proprioception.
-
Moutzouros V, Castle JP, Gasparro MA, et al. Anterior cruciate ligament hybrid remnant preservation reconstruction demonstrates equivalent patient-reported outcomes and complications as traditional anterior cruciate ligament reconstruction after 1 year. Arthrosc Sports Med Rehabil. 2024;6(2):100875. Texte (PMC).
-
Gopinatth V, Tartibi S, Smith MV, et al. Long-term Results of Bone-Patellar Tendon-Bone Versus Hamstring Tendon Autograft for Primary Anterior Cruciate Ligament Reconstruction: A Meta-analysis of Randomized Controlled Trials. Orthop J Sports Med. 2025;13(4). doi:10.1177/23259671251330307. PubMed.
- Méta-analyse d’essais randomisés avec recul ≥ 10 ans : BTB vs HT.
- Message “long terme” : résultats globaux comparables entre BTB et HT, et l’arthrose progresse davantage dans le genou opéré que dans le genou sain controlatéral.
-
A. Djebara, S. Rattier, P. Mertl, R. Letartre, Étude comparative de deux techniques de reconstruction du ligament croisé antérieur au demi-tendineux : SAMBBA vs ST4 Graftlink ®, Volume 6046, Issue 2, 06/2018, Pages 73-132, ISSN 0762-915X, http://dx.doi.org/10.1016/j.jts.2018.03.002 (Science direct)