Définition de l'arthrose
L'arthrose est définie comme l'usure, la disparition progressive du cartilage, sur les deux extrémités osseuses (en miroir).
Son diagnostic se fait devant le pincement d'un interligne articulaire, sur une radio en charge, en position debout, genoux légèrement fléchis (en schuss).
Qu'est-ce que la chondropathie ?
L'usure commence doucement par de petites lésions superficielles du cartilage, appelées chondropathies. Leur diagnostic se fait sur une IRM ou un arthroscanner.
Quand les lésions progressent, les os se retrouvent en contact direct, ce qui rend les mouvements articulaires difficiles et douloureux.
La première crise de l'arthrose
Elle associe douleur, gonflement et boiterie, souvent déclenchée par :
- une prise de poids,
- le port de charges lourdes,
- un déménagement,
- un changement de rythme dans l'activité physique.
C'est un peu la « goutte d'eau qui fait déborder le vase : une marche plus longue qu’habituellement, une activité plus fréquente (3 au lieu de 2 fois par semaine), les escaliers (ascenseur en panne…) peuvent déclencher une crise.
Les douleurs
Elles peuvent être inflammatoires (au repos, la nuit) ou mécaniques à l'appui, entraînant souvent une boiterie pour éviter l'appui.
Traiter les douleurs est important pour permettre de continuer ses activités.
Ne pas prendre de médicaments pousse à diminuer rapidement son périmètre de marche et la fonction du genou.
Le gonflement
Le gonflement est fréquent, lié à l'épanchement de synovie. Le glaçage fréquent est souvent très utile.
Faut-il ponctionner ?
La ponction simple du genou pour enlever le liquide est presque inutile : elle n'empêche pas le genou de regonfler quelques jours après. De plus, trop répéter les ponctions présente un risque infectieux.
Une infiltration
Elle peut se discuter surtout si le genou est gonflé et douloureux. Elle consiste à enlever un peu de liquide (ponction) pour ensuite injecter dans le genou un corticoide, qui va diminuer l'inflammation, et donc douleurs et gonflement.
Boiterie
Les douleurs poussent à boiter. On a l'impression de protéger le genou en évitant l'appui : c'est une position antalgique légitime. Mais marcher le genou plié :
- ne stimule plus votre quadriceps (perte musculaire),
- aggrave les douleurs,
- et risque de provoquer une AMI, très fréquente.
Pour éviter l'AMI et surtout améliorer votre fonction et vos douleurs, il faut apprendre à verrouiller votre genou pour marcher la jambe raide, au lieu de boiter fléchi.
Apprendre à gérer votre genou, à en prendre soin, est l'un des buts de ce site.
Faut-il consulter ? Qui consulter ?
Votre médecin au début, puis un rhumatologue pour les infiltrations, nous le reverrons. Prendre un avis pour perdre du poids est une bonne idée, si la question se pose.
Prendre l'avis d'un chirurgien orthopédiste peut permettre de faire le point sous un autre angle; dans certains cas, chez des sujets jeunes, un traitement chirurgical peut ralentir l'évolution : une jambe arquée peut être redressée pour diminuer la pression sur le compartiment interne usé.
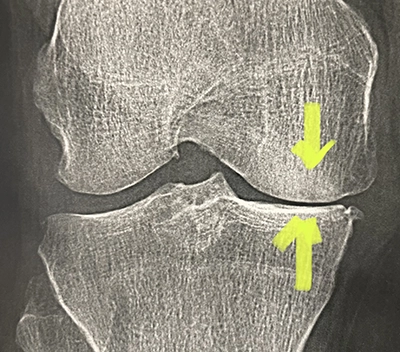
Le diagnostic de l'arthrose repose sur la radio
L'arthrose s'apprécie sur une radio du genou, en position debout (en charge), genoux légèrement pliés (position de schuss). La radio permet de mesurer l'espace entre les deux os et de préciser quel compartiment est touché (interne, externe et ou antérieur rotulien. Cet espace, l'interligne, correspond à l'épaisseur de cartilage.
Lorsque l'espace entre les deux os, l'interligne articulaire, est moins épais d'un côté du genou par rapport à l'autre, lorsqu'il est « pincé », on parle d'arthrose, débutante, modérée ou évoluée en fonction de l'importance du pincement.
Le pincement est souvent localisé à un seul compartiment, antérieur (rotulien), ou sur les côtés, interne ou externe, entre fémur et tibia.
Il faut ensuite préciser si vos symptomes sont effectivement en relation avec le compartiment touché par l'arthrose...
Y a-t-il un lien entre vos douleurs et le pincement ?
Vos douleurs du genou peuvent être liées au cartilage de la rotule (douleur plutôt autour de la rotule), tandis que la radio montre un pincement interne entre fémur et tibia.
Vos douleurs du genou peuvent aussi venir de la hanche : une arthrose de la hanche peut donner des douleurs ressenties au niveau du genou...
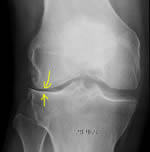
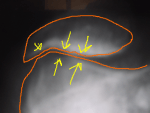
Il faut préciser l'origine de vos douleurs, en se basant sur votre ressenti, vos radios du genou (et éventuellement de la hanche). L'IRM permettra surtout d'éliminer l'origine méniscale des douleurs, en vérifiant l'absence de languette.
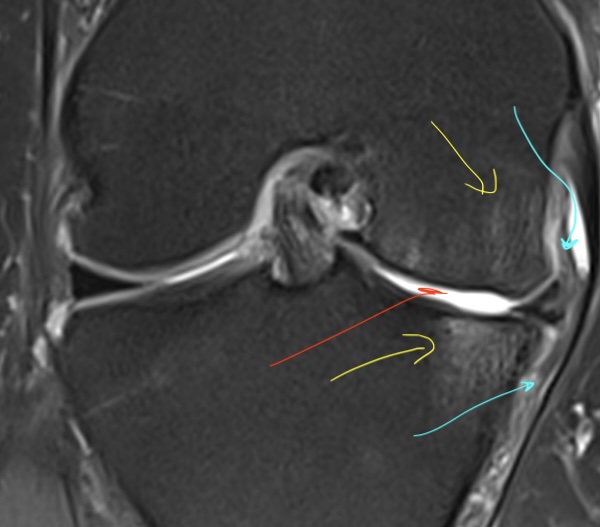
Cette coupe IRM montre un oedème osseux (flèches jaunes) qui fait penser que l'arthrose est actuellement en crise et donc responsable des douleurs.
Les causes de l'arthrose
- L'usure du temps,
- Le poids +++,
- Une déformation nette en varus (jambes arquées), ou en valgus (jambes en X),
- Une instabilité sur rupture ancienne du ligament croisé antérieur,
- Le haut niveau sportif
- Un antécédent d'ablation d'une partie du ménisque,...
Insistons sur le poids, facteur majeur et sur lequel le ou la patiente peut encore agir quand il est jeune : un kilo de poids en moins entraîne 4 à 5 kg de moins sur le genou.
J'ai détaillé les moyens de prévention d'une aggravation des chondropathies dans une autre page.
Peut-on prévenir ou éviter l'arthrose ?
Pas de produit miracle !
Aucun produit sur le marché, aucun médicament, aucun complément alimentaire n'existe actuellement pour empêcher le cartilage de s'user. Des produits peuvent aider à améliorer les symptômes de l'arthrose, mais on ne peut pas affirmer qu'ils préviennent, limitent ou traitent l'usure du cartilage.
Pour l'avenir, la recherche sur ce sujet est très active, compte tenu de l'enjeu.
Maigrir, ou au moins ne pas grossir
On dit que la prise d'un kilo de poids apporte une surcharge de 5 kg sur le genou. Perdre quelques kilos permet souvent d'améliorer les symptômes et probablement de ralentir l’usure du cartilage.
La chirurgie peut-elle prévenir l'aggravation de l'arthrose ?
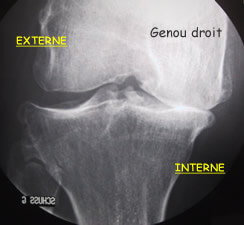
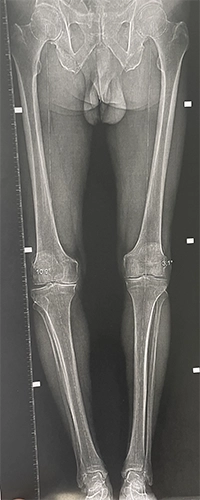
Des jambes très arquées peuvent être une cause logique d'arthrose interne, comme sur la radio (genou droit vu de face).
Il est possible, chirurgicalement, de modifier l'axe du membre inférieur : l'idée est de modifier un peu l'axe dans l'autre sens, en passant par exemple d'un varus à un petit valgus, pour soulager le compartiment interne usé en appuyant plutôt sur le compartiment sain externe. Cette opération concerne surtout les adultes autour de 40–50 ans.
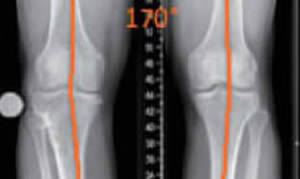
L'ostéotomie consiste à couper un des deux os (tibia ou fémur) pour modifier l'angulation de la jambe, favorisant ainsi l'appui sur l'autre côté (sain) du genou.
Peut aussi se discuter une prothèse partielle si usure d'un seul compartiment (interne ou externe) sur un genou stable et encore très mobile. Mais les indications doivent être mûrement réfléchies.
Évolution clinique de l'arthrose
Poussées douloureuses
Après une crise inauguratrice, les poussées risquent d'apparaître en fonction des changements de rythme (prise de poids, déménagement, reprise sportive, etc.). La météo (froid, humidité) peut aussi jouer un rôle. L'intervalle entre les crises peut être très long au début.
Raideur du genou
La mobilité risque de se dégrader petit à petit.
Perte de la flexion
Progressivement, le genou perd de la flexion. Si le « talon-fesse » a disparu depuis longtemps, la flexion reste longtemps supérieure à 90° (angle droit).
La flexion sera peu améliorée par l'opération si le genou est enraidi depuis longtemps. C'est donc un des éléments qui doivent pousser à se faire opérer si elle devient inférieure à 90°.
Perte de l'extension
La perte de l'extension complète est progressive : « Je passe la main sous mon genou lorsque ma jambe est allongée sur le lit ». Cela s'appelle un flessum.
Ce flessum devrait être amélioré mécaniquement par la pose de la prothèse totale, mais nécessitera un engagement certain dans les exercices d'auto-rééducation pour ne pas « repartir en flessum ».
Cette auto-rééducation est aussi un très bon outil pour gérer le genou arthrosique non opéré. De petits exercices simples, réalisés plusieurs fois par jour, permettent de stimuler les muscles et d'entretenir flexion et extension.
Déformation de l'articulation
La déformation du genou est très lente : le varus (jambes arquées) ou le valgus initial (jambes en X) va augmenter petit à petit à cause de l'usure. Cette déformation n'est pas forcément gênante (en dehors de l'esthétique) si le genou garde sa mobilité.
La déformation en valgus est généralement moins bien tolérée que la déformation en varus.
La vitesse d'évolution est imprévisible.
Diminution progressive du périmètre de marche
Le périmètre de marche est la distance (ou la durée) que vous pouvez faire confortablement. Le périmètre « acceptable » sera de quelques kilomètres pour un joueur de golf, tandis que 30 minutes pourront suffire à une personne plus âgée.
C'est un des critères principaux qui poussera à se faire opérer pour améliorer sa qualité de vie.
Mieux vaut donc prendre des médicaments pour traiter ses douleurs et continuer à s'entraîner à marcher avec deux bâtons, pour garder une bonne forme physique et un genou fonctionnel.
Images radiologiques de l'arthrose
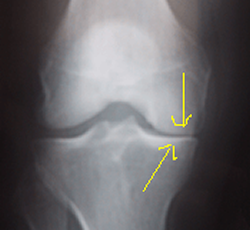
Au début, l'arthrose est le plus souvent partielle, « uni-compartimentale ».
Nous avons vu plus haut une radio de l'arthrose fémorotibiale interne.
Arthrose fémoro-tibiale externe
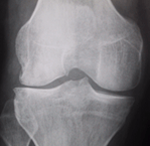
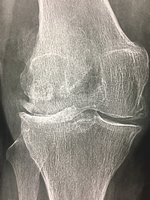
Arthrose fémoro-patellaire ou rotulienne
Le traitement médical de l'arthrose
Il n'y a pas de traitement spécifique de l'arthrose : il s'agit de traiter les manifestations de l'arthrose, c'est-à-dire les symptômes. Vous êtes en général pris en charge par votre médecin traitant et votre rhumatologue.
Pendant la crise
Il s'agit d'abord de traiter les symptômes (douleurs, gonflement, raideur) en associant le traitement de la douleur et des exercices pour maintenir la mobilité et la force du quadriceps.
Une canne et une genouillère peuvent être aidantes. Il vaut mieux sortir faire quelques pas avec sa canne et une genouillère que de ne pas bouger.
Des infiltrations (corticoides, acide hyaluronique ou PRP) peuvent bien sûr être essayées avec un rhumatologue (voir ci-dessous).
Visitez les pages sur les symptômes et leur traitement : vous y trouverez des idées et beaucoup d’infos pratiques.
Après la crise
Rechercher le déclencheur de la crise
Il est intéressant de noter ce qui a déclenché la crise précédente : c'est souvent évident, mais ce peut être un petit changement inhabituel, la goutte d'eau qui a fait déborder le vase. Le repérer vous aidera à mieux gérer la suite.
Reprendre petit à petit une activité
Le petit bain de la piscine est un bon endroit pour faire quelques exercices pour sortir d'une crise.
La reprise progressive de la marche, de la natation ou du vélo est très utile pour retrouver une bonne forme physique.
L'utilisation de cannes ou de bâtons (type randonnée) aide à passer les crises et à reprendre une activité.
Les activités d'avant la crise
Le retour aux activités pratiquées « avant » la crise doit être réfléchi et très progressif.
Quelques outils
Talonnettes
L'utilisation de chaussures amortissantes, ou de talonnettes visco-élastiques en sorbothane (vendues en pharmacie), améliorera votre confort en jouant le rôle d'amortisseur. C'est aussi très aidant pour le mal de dos.

Semelles orthopédiques
À glisser dans vos chaussures de ville ou de marche : elles sont réalisées par un podologue sur prescription médicale.
Une genouillère rotulienne
Une genouillère en coton élastique avec une zone de renfort autour de la rotule est souvent une aide appréciable : essayez.
Il est parfois plus simple de trouver sa taille dans un magasin de sport avec la possibilité de l’essayer...
Les exosquelettes
Il existe des genouillères spéciales de décharge (exosquelette) pour soulager les douleurs d'arthrose uni-compartimentale interne ou externe. Leur prix est élevé, mais elles peuvent permettre de reprendre une activité sportive que vous aimez (ski, randonnée, etc.). Renseignez-vous en pharmacie ou chez les fabricants.
Prise en charge par un rhumatologue
Les infiltrations
Si les douleurs sont liées à l'usure du cartilage, il est logique d'être suivi par un rhumatologue qui pourra vous proposer des :
- Injection (infiltration) intra-articulaire de corticoïdes (pour la crise douloureuse),
- Visco-supplementation : injections d'acide hyaluronique dans l'articulation
- Le PRP (récupération des plaquettes de votre sang par centrifugation et injection dans l'articulation)
Ce qu'apportent les études scientifiques
Les injections (corticoïdes, acide hyaluronique, PRP) peuvent être proposées comme options supplémentaires pour soulager la douleur, mais elles ne remplacent pas les mesures de base :
- L’activité physique adaptée,
- La perte de poids,
- L’éducation du patient (autorééducation),
Mais elles peuvent être discutées au cas par cas comme options supplémentaires [7].
Lorsque l’on compare les différentes injections entre elles, certaines semblent donner de meilleurs résultats sur un an, mais les différences restent globalement modestes et varient selon les patients [8].
Globalement, les infiltrations intra-articulaires dans l’arthrose (genou et hanche) apparaissent comme des options à l’effet modéré, généralement bien tolérées, mais dont la place exacte dans le parcours de soin doit être discutée avec le patient en fonction du stade radiologique, des symptômes et des autres traitements déjà optimisés [9].
L'acide hyaluronique
L’acide hyaluronique peut aider à diminuer les douleurs chez certains patients, mais il ne permet pas, à ce jour, de ralentir l’usure du cartilage ou de modifier l’évolution de l’arthrose [6].
Pour l’acide hyaluronique, l’effet semble plus marqué chez les patients ayant une arthrose débutante ou modérée, plutôt qu’à un stade très avancé [5].
Le PRP
Globalement, on retrouve beaucoup d’études positives sur le PRP, mais elles utilisent des méthodes très différentes (préparation, nombre d'injections, suivi), ce qui rend les résultats difficiles à comparer directement [3].
Certaines études récentes suggèrent que le PRP pourrait soulager la douleur du genou un peu plus longtemps que d’autres injections comme les corticoïdes ou l’acide hyaluronique chez certains patients, mais les résultats restent variables selon les études et les profils de patients [1].
À l’inverse, un grand essai clinique n’a pas montré de différence notable entre PRP et placebo sur la douleur ou l’évolution du cartilage au bout de deux ans. Cela explique pourquoi l’intérêt du PRP reste encore discuté [2].
PRP + Acide hyaluronique...
Certaines études suggèrent que combiner une injection de PRP avec de l’acide hyaluronique pourrait donner de meilleurs résultats que le PRP seul, mais ce n’est pas une recommandation standard... [4].
Que penser des compléments alimentaires, crèmes de massage… ?
Il est très difficile de faire une étude sérieuse sur l'intérêt de tel ou tel produit, tant l'arthrose et ses symptômes sont multi-factoriels. Il en va de même pour l'alimentation, les compléments (chondroïtine sulfate et autres), l'homéopathie, les huiles essentielles, pommades, etc.
Ceci dit, vous rencontrerez des proches qui ont essayé un produit qui leur a fait du bien : pourquoi ne pas l'essayer ? L'expérience des proches peut s'avérer utile, même si on ne peut pas généraliser à partir de quelques cas. Attention à la publicité : quand un produit sera réellement efficace, le « monde » sera vite au courant.
De petits exercices répétés plusieurs dizaines de fois par jour améliorent les douleurs et la fonction du genou arthrosique.
Arrive un jour où la situation est trop handicapante pour continuer avec le seul traitement médical, et l'intervention (pose d'une prothèse) apparaît alors nécessaire au patient ou à la patiente.
Traitement chirurgical : la prothèse du genou
Plus de 50 000 prothèses du genou sont posées chaque année en France. Les résultats sont très motivants.
Les progrès réalisés sur les techniques de pose, et sur la prévention et la gestion des douleurs post-opératoires , rendent cette opération beaucoup plus acceptable et efficace.
Faut-il se faire opérer ?
La question ne se pose que si l'usure radiologique est importante et que les douleurs restent trop importantes, handicapantes, malgré un traitement médical bien conduit. Quels sont les arguments pour et contre se faire opérer d'une prothèse de genou ?
L'avis du chirurgien
Votre médecin ou votre rhumatologue vous a conseillé de prendre un avis, ou vous aviez besoin d’un deuxième avis. Voir la page sur la consultation du chirurgien.
Vous informer
Vous trouverez beaucoup d'informations sur ce site au sujet de la prothèse totale du genou :
- Qu'est-ce qu'une prothèse ?
- Quels matériaux ?
- Quelle durée de vie ?
- Comment se passe l'opération ?
- Quelles sont les suites ?
- Quels sont les risques ?
Quelle prothèse ?
La prothèse est le plus souvent totale.
Parfois, on peut discuter la pose d'une plus petite prothèse (prothèse unicompartimentale ou partielle) qui permet de ne remplacer que le seul compartiment usé du genou.
Questions fréquentes sur l’arthrose du genou
Quelques réponses rapides aux questions souvent posées en consultation.
Est-ce que l’arthrose du genou va forcément s’aggraver ?
L’arthrose évolue en général par poussées, avec des périodes calmes parfois très longues. La vitesse d’évolution est très variable d’une personne à l’autre et difficile à prévoir. Le contrôle du poids, l’activité physique adaptée et la prise en charge des symptômes permettent souvent de ralentir l’aggravation.
Une radio très usée signifie-t-elle forcément qu’il faut une prothèse ?
Pas forcément. On peut avoir une arthrose radiologique très avancée mais peu de douleurs, ou un handicap acceptable. La décision se fonde sur votre gêne quotidienne, votre périmètre de marche, vos envies d’activité et l’échec des traitements médicaux, plus que sur l’image seule.
À quel moment consulter un chirurgien orthopédiste ?
Lorsque les traitements médicaux proposés par votre médecin traitant et votre rhumatologue ne suffisent plus, que votre marche se réduit, que le genou se déforme ou s’enraidit, il est logique de demander un avis spécialisé. La consultation ne signifie pas forcément qu’il faut opérer immédiatement : elle sert aussi à anticiper et à expliquer les options.
Les infiltrations abîment-elles le genou ?
Les infiltrations (corticoïdes, acide hyaluronique, PRP) ont chacune leurs indications, leurs bénéfices et leurs limites. Utilisées à bon escient, en nombre raisonnable et avec des précautions d’asepsie strictes, elles sont un outil utile dans la prise en charge de la crise douloureuse ou de la gêne chronique.
Docteur J. E. Perraudin, chirurgien orthopédiste
Références
- Oeding JF, Varady NH, Fearington FW, Pareek A, Strickland SM, Nwachukwu BU, et al. Platelet-Rich Plasma Versus Alternative Injections for Osteoarthritis of the Knee: A Systematic Review and Statistical Fragility Index-Based Meta-analysis of Randomized Controlled Trials. Am J Sports Med. 2024;52(12):3147-3160. DOI : 10.1177/03635465231224463. PubMed : 38420745. ↩
- Bennell KL, Paterson KL, Metcalf BR, Duong V, Eyles J, Kasza J, et al. Effect of Intra-articular Platelet-Rich Plasma vs Placebo Injection on Pain and Medial Tibial Cartilage Volume in Patients With Knee Osteoarthritis (RESTORE Trial). JAMA. 2021;326(20):2021-2030. DOI : 10.1001/jama.2021.19415. PubMed : 33935527. ↩
- Yi L, Qiu F, Song H, Huang H, Zhang G. Platelet-rich plasma injections for knee osteoarthritis: an overview of systematic reviews. Front Physiol. 2025. DOI : 10.3389/fphys.2025.1598514. ↩
- Du D, et al. A meta-analysis and systematic review of the clinical efficacy of PRP + HA versus PRP alone in knee osteoarthritis. J Orthop Surg Res. 2025. DOI : 10.1186/s13018-024-05429-w. ↩
- Migliorini F, Driessen A, Quack V, Sippel N, Cooper B, Mansy Y-E, et al. Intra-articular hyaluronic acid injections may be beneficial in patients with less advanced knee osteoarthritis: a systematic review of randomised controlled trials. Sports Med. 2025. DOI : 10.1007/s40279-025-02265-8. ↩
- Glinkowski WM. Intra-Articular Hyaluronic Acid for Knee Osteoarthritis: A Literature Review. J Clin Med. 2025;14(4):1272. DOI : 10.3390/jcm14041272. ↩
- Pabinger C, et al. Injection therapy in knee osteoarthritis: corticosteroids, hyaluronic acid, platelet-rich plasma and beyond. Front Med. 2024. DOI : 10.3389/fmed.2024.1463997. ↩
- Gupta N, Khatri K, Lakhani A, Dahuja A, Randhawa A, Bansal V, Bansal K. Long-term effectiveness of intra-articular injectables in patients with knee osteoarthritis: a Bayesian network meta-analysis. J Orthop Surg Res. 2025. DOI : 10.1186/s13018-025-05574-w. ↩
- Pereira TV, et al. Effectiveness and safety of intra-articular interventions for knee and hip osteoarthritis. Osteoarthritis Cartilage. 2025. DOI : 10.1016/j.joca.2024.10.010. ↩